¿CUÁNDO ES NECESARIA?
Cuando los riñones de un paciente, por un problema de insuficiencia renal aguda o crónica, dejan de funcionar, la diálisis permite realizar, mediante equipos médicos, las funciones de los riñones.
Es necesario recurrir a la diálisis cuando los riñones ya no son capaces de eliminar los desechos y el exceso de líquido de la sangre en cantidades suficientes como para mantener sano al paciente. Generalmente, esto ocurre cuando los riñones funcionan al 5-15 % de lo normal.
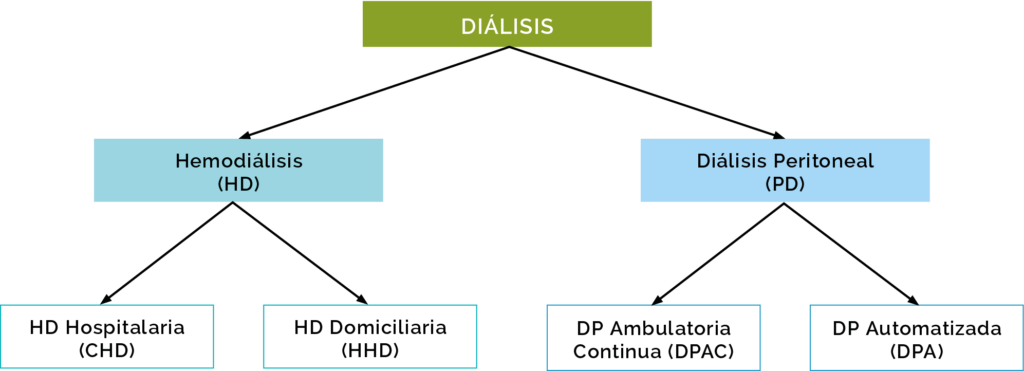
Existen 2 tipos diferentes de diálisis: hemodiálisis y diálisis peritoneal.
TIPOS DE DIÁLISIS
Cuando una persona decide someterse a diálisis se le pide que elija uno de los diferentes tratamientos de diálisis. Existen dos tipos de tratamientos de diálisis y dos modalidades para cada uno de ellos:
- La hemodiálisis (HD), practicada en un centro especializado (HDH) o en el domicilio (HDD)
- La diálisis peritoneal (DP), practicada de forma continua ambulatoria (DPAC) o automatizada (DPA) en el domicilio.
HEMODIÁLISIS
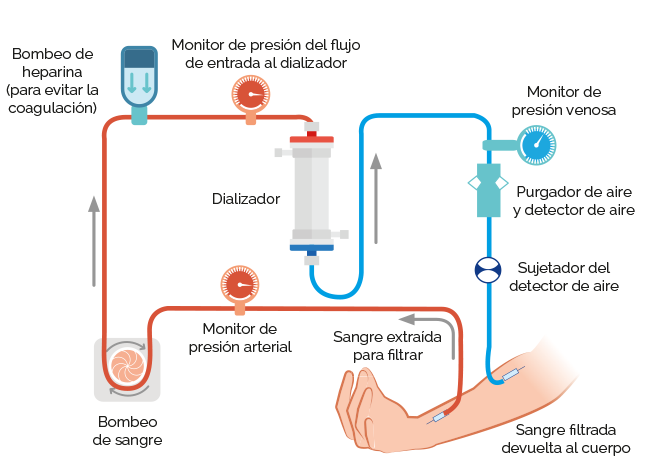
En la hemodiálisis, la sangre se extrae del cuerpo y fluye a través de un filtro especial que elimina los desechos y los líquidos innecesarios. La sangre filtrada se devuelve luego al cuerpo. La eliminación de los desechos dañinos ayuda a controlar la presión arterial y a mantener el equilibrio adecuado de sustancias químicas en el cuerpo, como el potasio, el sodio y el calcio.
Estructura de un dializador
de fibra hueca común
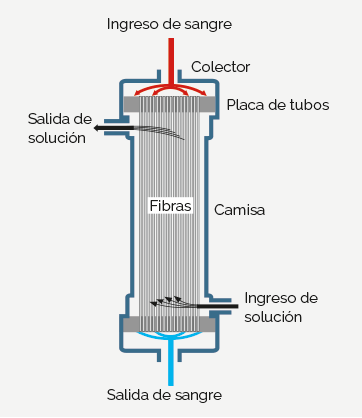
El dializador es un recipiente grande que contiene miles de pequeñas fibras a través de las cuales fluye la sangre. La solución de diálisis, el líquido limpiador, se bombea alrededor de estas fibras. Las fibras permiten que los desechos y los líquidos innecesarios pasen de la sangre hacia la solución, lo que hace que se eliminen. Al dializador algunas veces se le llama riñón artificial.
¿CUÁNTO TIEMPO DURA CADA TRATAMIENTO DE HEMODIÁLISIS?
En general, los tratamientos de hemodiálisis duran unas cuatro horas, y se realizan tres veces por semana. El tiempo necesario para cada sesión de diálisis depende de:
- El grado de funcionamiento de los riñones del paciente.
- De la cantidad de líquido retenido entre una sesión y otra.
- El peso, estado físico y situación de salud del paciente.
- El tipo de riñón artificial que se utiliza.
DIÁLISIS PERITONEAL
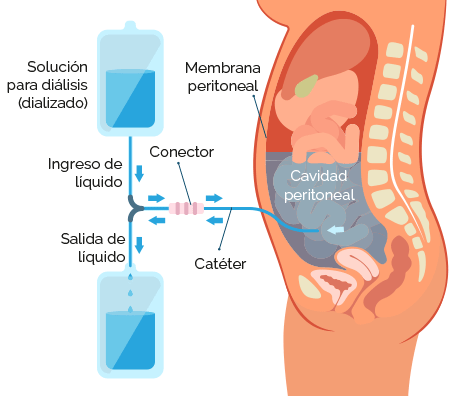
En la diálisis peritoneal (DP), la sangre se limpia en el abdomen, dentro del cuerpo. La DP la realiza el paciente todos los días, los siete días de la semana.
La DP tiene muchas ventajas. Puede ser programada de modo que se adapte a los horarios de trabajo, escuela, viajes y otras actividades. También puede ser una buena opción para una persona que vive lejos de una clínica o que no tiene un transporte confiable para asistir a un centro de diálisis. Además, como se realiza todos los días, no se acumulan sal, agua ni desechos en el cuerpo.
También tiene algunas desventajas. En primer lugar, necesitará lugar para guardar los suministros y un ambiente limpio para realizarse los tratamientos. También hay riesgo de tener una infección llamada peritonitis. Deberá mantener registros diarios como su peso y presión arterial.
¿CÓMO FUNCIONA LA DIÁLISIS PERITONEAL?
Se coloca en el abdomen un tubo flexible llamado catéter mediante un procedimiento de cirugía menor. El catéter permite que el paciente se conecte fácilmente a un tubo especial que posibilita el ingreso de dos a tres cuartos de líquido de lavado dentro del abdomen.
Este líquido de lavado se denomina dializado. El dializado tarda aproximadamente 10 minutos en llenar el abdomen. Al finalizar el llenado, el catéter se tapa para que no haya pérdidas.
La pared del abdomen (denominada membrana peritoneal) actúa como filtro natural. Permite que el exceso de líquido y los residuos que se encuentran en la sangre pasen al líquido de lavado. Al mismo tiempo, la pared del abdomen impide la salida de elementos que son importantes y necesarios para el cuerpo como es el caso de los glóbulos rojos y los nutrientes.
Para ser efectivo, el dializado debe permanecer en el abdomen dos o más horas, según la contextura física de la persona y la cantidad de residuos a extraer. Ese tiempo se denomina tiempo de permanencia.
Trascurrido este tiempo, se extrae el líquido de lavado del cuerpo y se coloca en una bolsa vacía. La bolsa se desecha.
Después se repite el proceso de ingreso y extracción una determinada cantidad de veces al día utilizando un dializado nuevo. El proceso de sustitución de las bolsas de dializado se denomina intercambio.
La diálisis peritoneal (DP) puede realizarse en el hogar, en el trabajo o mientras se está de viaje.
¿HAY DISTINTOS TIPOS DE DIÁLISIS PERITONEALES?
Sí. Las más importantes son:
- Diálisis peritoneal continúa ambulatoria (DPCA). Con la DPCA, el paciente se encarga de realizar los intercambios tres o cuatro veces al día.
- Diálisis peritoneal automatizada (DPA). Con la DPA, una máquina denominada cicladora realiza los intercambios automáticamente mientras el paciente duerme.
Tal vez se necesitará además un intercambio durante el día en función de la evolución de la ERC.
COMPARACIÓN ENTRE TRATAMIENTOS
Para la mayoría de las personas, todos los tratamientos resultan igualmente eficaces para la extracción de los residuos corporales del organismo.
Los tratamientos de diálisis se diferencian ligeramente en:
- El equipo que se utiliza para extraer los residuos.
- La localización del punto de acceso que se realiza en el cuerpo para posibilitar el desarrollo del tratamiento.
- El lugar en el que se desarrolla la sesión de diálisis.
- La frecuencia de las sesiones de diálisis.
- La duración de las sesiones de diálisis.
La tabla compara las características de los cuatro tratamientos de diálisis. Los aspectos que a unas personas pueden resultar interesantes pueden no serlo para otras.
| Hemodiálisis (HD) | Diálisis peritoneal (DP) | |||
|---|---|---|---|---|
| Hemodiálisis en el hospital (HDH) | Hemodiálisis en el domicilio (HDD) | Diálisis peritoneal ambulatoria continua (DPAC) | Diálisis peritoneal automatizada (DPA) | |
| Lugar de realización | El paciente se desplaza al hospital o a un centro especializado para someterse a la sesión de diálisis. | El paciente realiza la sesión de diálisis en el domicilio. | La mayoría de pacientes realizan las sesiones en casa o el trabajo. Cualquier lugar en condiciones higiénicas es válido. |
La mayoría de pacientes realizan las sesiones en casa. Cualquier lugar en condiciones higiénicas es válido. |
| Cómo se realiza la diálisis | Conexión a una máquina a través del brazo o la pierna (4 horas/sesión). | Conexión a una máquina a través del brazo o la pierna (4 horas/sesión). | Conexión a una bolsa a través del abdomen (40 minutos/sesión). | Conexión a una máquina a través del abdomen (9 horas/sesión). |
| Número habitual de sesiones a la semana. | 3 días a la semana. | Al menos 3 veces a la semana (durante el día o la noche). | Todos los días. | Todas las noches. |
| Número habitual de sesiones al día | 1 sesión al día. | 1 sesión al día. | 4 sesiones al día (intercambios). | 1 sesión al día. |
| Persona encargada de realizar la diálisis | Personal del hospital o centro. | El paciente recibe formación para realizar la sesión por sí solo. | El paciente recibe formación para realizar el intercambio por sí solo. | El paciente recibe formación para realizar el intercambio por sí solo. |
| Diálisis asistida y diálisis compartida | En algunos centros, el paciente recibe formación para manejar por sí solo algunos aspectos de la sesión de diálisis. (HDH compartida) | Se puede formar a un cuidador para que la realice. Se puede tratar de un familiar, un amigo o un auxiliar de enfermería. (HDD asistida) | Se puede formar a un cuidador para que la realice. Se puede tratar de un familiar, un amigo o un auxiliar de enfermería. (DPAC asistida) | Se puede formar a un cuidador para que la realice. Se puede tratar de un familiar, un amigo o un auxiliar de enfermería. (DPA asistida) |
| Duración habitual de la sesión de diálisis | Normalmente se realizan durante el día, aunque algunos centros ofrecen también sesiones nocturnas. Normalmente el paciente se sienta o se tumba en una cama o un sofá y lee, escucha música, ve la televisión o duerme durante la sesión. | La mayoría de pacientes prefiere realizar la sesión durante el día. Normalmente el paciente se sienta o se tumba en una cama o un sofá y lee, escucha música, ve la televisión o duerme durante la sesión. | La mayoría de pacientes realizan los intercambios por la mañana, antes del almuerzo, antes de la cena y antes de irse a dormir. Se suelen sentar o realizar el intercambio de pie. | La mayoría de los pacientes prefiere realizar el intercambio por la noche. El paciente suele estar dormido durante el intercambio. |
| Equipos necesarios | Una máquina externa. La máquina se coloca junto a la cama del paciente o el sillón reclinable durante la sesión. | Una máquina externa y baño de diálisis. La máquina suele ser del tamaño de una cómoda de grandes dimensiones. | Bolsas para desechar el baño de diálisis utilizado y bolsas con el fluido limpio. Portasueros con un gancho para suspender la bolsa de diálisis durante el intercambio. | Una máquina externa y el baño de diálisis. La máquina suele ser del tamaño de una maleta pequeña. |
| Modificaciones en el domicilio | Los hospitales o centros especializados cuentan con máquinas de diálisis instaladas junto a la cama o el sillón reclinable. | La máquina se coloca en el domicilio del paciente. Es necesario contar con espacio suficiente para guardar la máquina, la cama o sillón reclinable y el resto de material. | Es necesario contar con espacio suficiente para guardar las bolsas de diálisis (un armario o espacio libre en condiciones higiénicas en una casetilla, un sótano o un garaje). | Es necesario contar con espacio en el domicilio para guardar la máquina y el resto de material (un armario o espacio libre en condiciones higiénicas en una casetilla, un sótano o un garaje). |
| Apoyo del servicio renal para la diálisis | Organizan el desplazamiento para que el paciente se someta a la sesión de diálisis y la planificación de los cuidados cuando el paciente se va de viaje. | Organizan el suministro de la máquina, las modificaciones que se tienen que introducir en el domicilio y la planificación de los cuidados cuando el paciente se va de viaje. | Organizan el suministro de las bolsas, las modificaciones que se tienen que introducir en el domicilio y la planificación de los cuidados cuando el paciente se va de viaje. | Organizan el suministro de los materiales, las modificaciones que se tienen que introducir en el domicilio y la planificación de los cuidados cuando el paciente se va de viaje. |
Fuente: Diálisis: tomar las decisiones que mejor se adapten a usted. Guía de Asistencia para la toma de decisiones relativas a la diálisis. Sociedad Española de Nefrología, S.E.N. Disponible en: https://www.senefro.org/contents/webstructure/GuiaTomaDecisionesDialisis_KRUK_.pdf
PROCEDIMIENTOS DE ACCESO PARA HEMODIÁLISIS
ACCESO
Es necesario un acceso vascular (llamado frecuentemente solo “acceso”) para que se pueda realizar la hemodiálisis.
Normalmente el acceso se coloca en su brazo, pero también puede ir en la pierna. Preparar un acceso para hemodiálisis puede llevar desde algunas semanas a algunos meses.
El cirujano determina el mejor lugar para colocar su acceso vascular. Un buen acceso debe tener buen flujo sanguíneo. Se pueden realizar pruebas como una ecografía Doppler o una venografía para revisar el flujo sanguíneo en el posible sitio de acceso. El acceso vascular a menudo se hace en un procedimiento ambulatorio.
Puede hablar con el cirujano y anestesiólogo sobre la anestesia para el procedimiento de acceso. Existen dos opciones:
- Se le puede proporcionar medicamentos que le harán sentir ligera somnolencia y anestesia local para adormecer la zona.
- Se le puede aplicar anestesia general de manera que se esté completamente dormido durante el procedimiento.
TIPOS DE ACCESO
Existen tres tipos distintos de acceso:
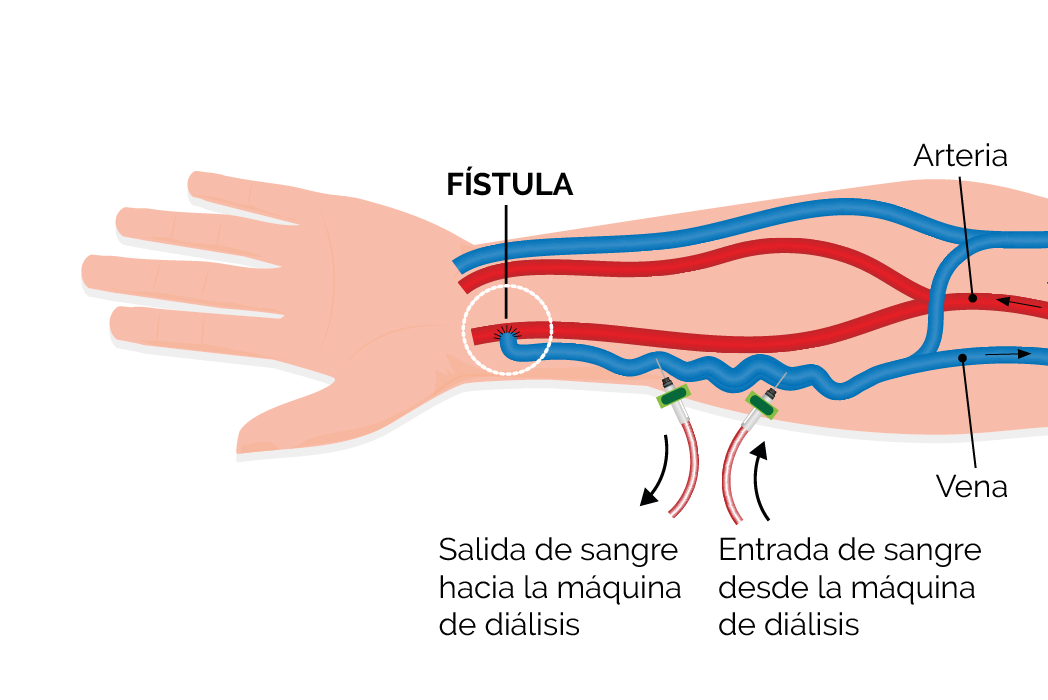
FÍSTULA
Una fístula es la opción recomendada para un acceso. Se realiza uniendo una arteria a una vena cercana debajo de la piel para formar un vaso sanguíneo más grande. Por esta razón se llama fístula arteriovenosa (FAV). Con la arteria y la vena conectadas, fluye más sangre a la vena, fortaleciéndola. Las inserciones de agujas en esta vena fuerte son más fáciles para la hemodiálisis.
Este tipo de acceso se recomienda porque tiene menos problemas y dura más. Una fístula debe colocarse en forma temprana (varios meses antes de comenzar la diálisis), de modo de que tenga mucho tiempo para cicatrizar (una fístula tarda de 1 a 4 meses en estar lista para su uso) y esté lista para usar en el momento en que se inicie la hemodiálisis. La evaluación previa la realiza un cirujano vascular, por lo menos seis meses antes de comenzar la diálisis.
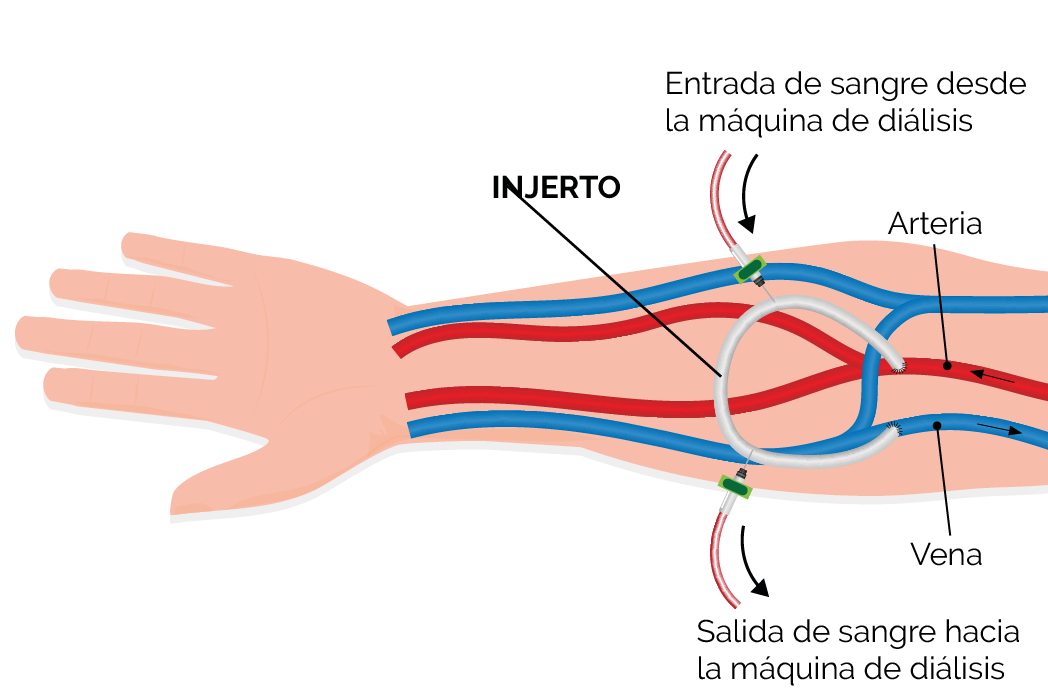
INJERTO
Si tiene venas pequeñas que no pueden convertirse en una fístula se puede utilizar un injerto. Esto implica unir una arteria y una vena cercana con un tubo blando y pequeño de material sintético. El injerto se encuentra totalmente debajo de la piel. Los injertos tardan de 3 a 6 semanas en sanar.
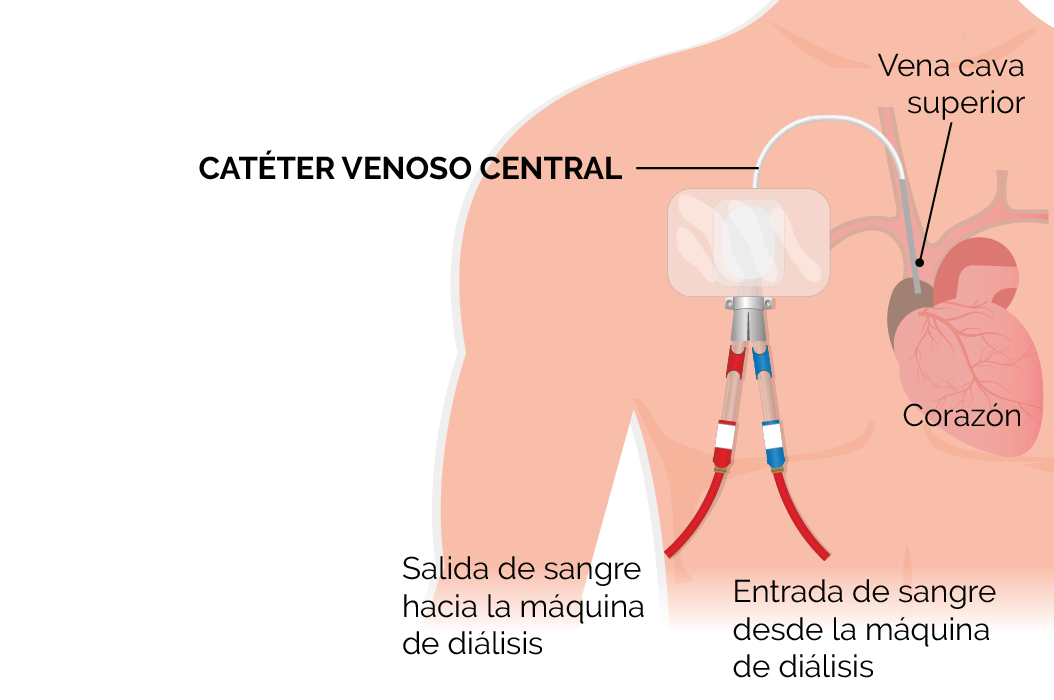
CATÉTER VENOSO CENTRAL
El tercer tipo de acceso, llamado catéter venoso central (CVC), se coloca en una vena grande del cuello o de la ingle. Los extremos de los tubos se encuentran sobre la piel, fuera del cuerpo. Este tipo de acceso suele utilizarse temporalmente si una fístula o un injerto no están listos. Los catéteres pueden utilizarse como un acceso permanente, pero solo cuando no es posible colocar una fístula o un injerto.
CUIDADOS DE LA FÍSTULA O CATÉTER
Los cuidados realizados tanto por los profesionales como por los pacientes y/o cuidadores van a repercutir en un tratamiento más eficaz.
Simultáneamente a los cuidados que se realizan en las salas de Hemodiálisis, van a ser de vital importancia todas aquellas acciones que realice la persona y/o el cuidador en su domicilio.
Todas esas medidas basadas en el autocuidado, tanto de la fístula arteriovenosa (FAV) como del catéter venoso central (CVC) transitorio, permanente o tunelizado, van dirigidas a minimizar el riesgo de complicaciones y a la detección precoz de las mismas:

RECOMENDACIONES PARA PACIENTES PORTADORES DE FÍSTULA
En general la fístula se realiza en las extremidades superiores por lo que la mayoría de las medidas van encaminadas a la protección y al cuidado de los brazos.
- La ropa no debe apretar el brazo de la fístula por lo que es preferible que sea holgada.
- Las pulseras y relojes deben evitarse en el brazo donde esté la fístula para que no se realicen compresiones que puedan causar lesiones.
- Es importante mantener la piel bien hidratada para disminuir la aparición de heridas.
- No usar vendajes apretados en el brazo de la fístula y nunca que rodeen del todo la extremidad.
- El apósito de la sesión de hemodiálisis debe retirarse al día siguiente. Si estuviera muy pegado hay que mojarlo para evitar que salte la costra de la punción.
- Hay que dormir apoyándose en el brazo que no tiene la fístula o protegiendo ésta con almohadas.
- No tomar la tensión arterial ni realizar análisis en el brazo de la fístula.
- Evitar coger pesos o realizar fuerzas excesivas con el brazo de la fístula tanto en ejercicios activos como en ejercicios pasivos como en fases de rehabilitación.
- El dolor brusco o intenso en la zona de la fístula requiere acudir a su hospital de referencia.
- Si hubiera sangrado hay que realizar compresión con los dedos y acudir rápidamente a su centro.

RECOMENDACIONES PARA PACIENTES PORTADORES DE CATÉTER
La mayoría de los catéteres están colocados en la vena yugular o subclavia por lo que la mayoría de las recomendaciones están centradas en la protección de la zona del cuello y del tórax.
- El catéter debe estar siempre cubierto y seco, no debe retirarse en ningún caso. Si ocurre alguna incidencia o sangra, consultar con el centro de tratamiento.
- Para prevenir las infecciones, la persona debe mantener una adecuada higiene; proteger la zona del catéter con un plástico durante la ducha evitando dirigir el chorro de agua hacia esa zona.
- No utilizar tijeras, maquinillas u objetos cortantes cerca del catéter para evitar el riego de un corte accidental.
- Se puede cubrir el catéter con un pañuelo para protegerlo del agua o polvo asegurándose de que no lo comprime.
- Evitar las cadenas gruesas en el cuello, tirantes o cualquier objeto que pueda comprimir el catéter, así como los movimientos bruscos o forzados.
- Si la persona es portadora de un catéter en la ingle se procurará no flexionar la pierna excesivamente para evitar que se pueda doblar.
PACIENTE Y CUIDADOR
PERFIL DEL PACIENTE EN DIÁLISIS
PERFIL MAYORITARIO
El número de personas mayores que necesitan tratamiento renal sustitutivo ya sea diálisis peritoneal o hemodiálisis, no cesa de aumentar. Según el informe editado por la Sociedad Española de Nefrología en 2018, el segmento de población que concentra el mayor número de pacientes que necesita diálisis es el de las personas mayores de 75 años, seguida de cerca por los que tienen entre 65 y 74.

Estudios recientes subrayan que el 80,3 % de los pacientes en hemodiálisis tiene algún grado de dependencia para las actividades instrumentales de la vida diaria (57,5 % en grado moderado/severo) y 40,8 % para las actividades básicas para la vida diaria (9 % en grado moderado/severo). Por lo que el miedo de estas personas a presentar en algún momento pérdida de autonomía tiene una base muy real.
En pacientes mayores de 65 años, el deterioro funcional en los primeros seis meses después de iniciar la diálisis es altamente prevalente. El riesgo es mayor en pacientes mayores y frágiles y la pérdida en el estado funcional se debe principalmente a la disminución de las actividades instrumentales de la vida diaria.
NECESIDADES
La necesidad de cuidados de las personas mayores en diálisis no se limita a la técnica (hemodiálisis o diálisis peritoneal), sino que incluye toda una serie de cuidados y autocuidados dirigidos a la enfermedad renal crónica terminal que precisan continuidad en el domicilio, ya que incluyen:
- Dieta
- Medicación
- Toma de tensión arterial
- Cuidado del acceso vascular

En el caso de la diálisis peritoneal, al tratarse de una técnica domiciliaria basada en el autocuidado, la necesidad de este compromiso es aún mayor. Existe, además, la necesidad de cuidados intangibles como el apoyo, el ánimo, la escucha, la autonomía, la toma de decisiones y las relaciones.
Por otra parte, las personas mayores en diálisis están más interesadas en mantener sus funciones físicas y mentales, así como en limitar el dolor y el sufrimiento, que en los parámetros clínicos en sí. Esto significa que las decisiones terapéuticas han de orientarse hacia los objetivos de las personas mayores individualizándolas.
El manejo de los pacientes de edad avanzada en hemodiálisis ha recibido una atención cada vez mayor en los últimos años, no solo por el número creciente de esta población, sino también por la creciente comprensión de que este sector tiene un perfil único de necesidades médicas y sociales.
CUIDADOS DEL PACIENTE
CUIDADO TRADICIONAL
Los cuidadores desempeñan un papel vital en la prestación de apoyo a adultos con una condición crónica o deterioro cognitivo o físico.
El cuidado al paciente renal es un cuidado altamente tecnificado, complejo y de un gran impacto económico, familiar y social. Los pacientes mayores precisan una diálisis “adecuada” diferente de la de los más jóvenes.
En nuestro entorno, el sistema de cuidados de tradición familiar, representado en su mayoría por las mujeres, ha sido hasta ahora el modelo en el que se sustentaba el cuidado informal.
En España, cuando hablamos de cuidados, la variable de género importa: “La persona que fundamentalmente cuida de los hombres mayores que necesitan ayuda es su cónyuge, seguida de su hija. En el caso de las mujeres mayores que necesitan ayuda, son las hijas quienes se hacen cargo de los cuidados, seguidas de otros familiares y amigos. Por tanto, la hija de edad intermedia suele ser el pilar del cuidado en España”.

CRISIS DEL CUIDADO
Una realidad cambiante.
Los cambios sociodemográficos, el acceso de las mujeres al mundo laboral y la disminución de la familia numerosa son algunos de los factores que han hecho surgir la llamada “crisis del cuidado”.
Este contexto conforma una realidad cambiante y compleja a la que las personas mayores y sus familias han de enfrentarse cuando comienzan un programa de diálisis. Al impacto de la enfermedad se le han de sumar los cambios en el modelo de cuidado tradicional ya mencionado.

Las personas mayores en diálisis acusan este cambio de modelo e intentan realizar adaptaciones como pueden:
La primera y más importante es el desplazar el cuidado que antes realizaba la familia al provisto por una cuidadora informal no familiar.
Por otro lado, no se puede responsabilizar del cuidado exclusivamente a las familias.
POLÍTICAS SOCIALES
Las administraciones públicas solo intervienen directamente en una proporción pequeña de las situaciones que requieren responsabilización del cuidado de terceros. Así, aunque el cuidado es un asunto común, es una responsabilidad de todos.
Este olvido social de la importancia del cuidado hace más hondo el sentimiento de soledad y la desesperanza de las personas mayores en diálisis.
CUIDAR AL CUIDADOR
LA FIGURA DEL CUIDADOR
La persona que cuida al enfermo dependiente no solo cumple una labor social insustituible, sino que es una pieza clave para que el tratamiento con diálisis sea efectivo.
Aunque idealmente el trabajo de cuidar debería repartirse entre todos los miembros de la familia siempre uno asume la responsabilidad última, este cuidador principal tiene una gran responsabilidad ya que además de responsabilizarse de los cuidados básicos como la alimentación o la higiene de su familiar ha de estar pendiente de todas las atenciones que implica el tratamiento: medicación, horarios para acudir al centro, visitas médicas, trámites administrativos y otras obligaciones que pueden absorberlo hasta el punto de hacerle perder su propia independencia. Por tanto, se le ha de ofrecer toda la ayuda posible para evitar su deterioro, tanto en el aspecto físico como en el psicológico.
La tarea de cuidar impide el descanso y dificulta llevar a cabo actividades que permiten recuperarse de las tensiones de cada día por lo que es imprescindible que el cuidador procure mantener unos hábitos de vida saludables que le permitan estar en las mejores condiciones físicas y psicológicas.

Paciente y cuidador han de coordinar sus capacidades y apoyarse mutuamente, para esto se ha de considerar a la persona cuidada y:
- Valorar que pasos de una actividad es capaz de hacer la persona cuidada y cuáles no. Ayudar en los que no puede y fomentar que realice sola los que puede. Preparar la situación de modo que le sea fácil ser autónomo.
- Tener en cuenta sus preferencias.
- Fomentar el orden y la rutina, evitar cambios y sorpresas.
- Entender que la seguridad de la persona cuidada es importante, pero su autonomía también.

ALGUNOS CONSEJOS PARA EL CUIDADOR
Adquiera información sobre los cuidados a impartir al paciente. Para ello siempre puede consultar con su médico y/o su enfermera.
- Simplifique las tareas. Plantéese lo que es realmente importante y si vale la pena el esfuerzo que tiene que hacer para conseguirlo.
- Preocúpese de sí mismo. Es probable que nadie más pueda cuidar de usted y si se agota o enferma las cosas se pondrán peor.
- Haga todo lo que pueda para conservar su propia salud. Realice los controles médicos necesarios, explique su situación y siga los consejos de los profesionales que pueden ayudarle a superar trastornos como alteraciones del sueño o inapetencia.
- Descanse cada día lo suficiente. Dormir es una de las necesidades vitales. Sin un sueño reparador, las personas pueden tener multitud de problemas: falta de atención, propensión a los accidentes o irritabilidad. Una pequeña pausa entre tareas puede ser muy beneficiosa.
- Vigile su dieta. Nutrirse adecuadamente es imprescindible para mantenerse sano. Pésese con frecuencia y procure aproximarse a un peso razonable. No se salte ninguna comida y emplee el tiempo necesario para hacerla y consumirla. No tiene que hacer la misma dieta que la persona a la que cuida, a veces puede ser suficiente añadirle sal, pero no le dé pereza hacerse una comida especial.
- Haga ejercicio con regularidad. El ejercicio físico es una manera saludable de eliminar las tensiones que se van acumulando a lo largo del día. Caminar es una de las formas más sencillas de hacer ejercicio y, por ello, se pueden aprovechar las salidas necesarias para pasear, incluso dar un pequeño rodeo para alargar el ejercicio, una bicicleta estática puede ser un buen sustitutivo cuando salir de casa es complicado.
- No se aísle y procure mantener alguna de las actividades que siempre le han gustado. Procure continuar quedando con los buenos amigos o familiares, anime a que vengan a visitarle o comuníquese frecuentemente por teléfono. No dude en aprovechar la compañía de voluntarios sociales o de acudir a los recursos que ofrece la comunidad. Las asociaciones de enfermos renales tienen muy en cuenta a las familias, infórmese sobre sus actividades. No deje de practicar sus habilidades y fomente cualquier distracción que pueda hacer en casa, procure tener siempre alguna tarea agradable para hacer. También es necesario disponer de espacios de intimidad personal.
- El tiempo de la diálisis debe ser un “respiro”. Mientras su familiar está en el centro de diálisis está muy bien atendido, no caiga en la trampa de utilizar ese tiempo para hacer pesados trabajos domésticos o acompañarlo de forma innecesaria, aproveche para dedicarlo a tareas agradables, a relacionarse con otras personas o simplemente a descansar.
